Причины
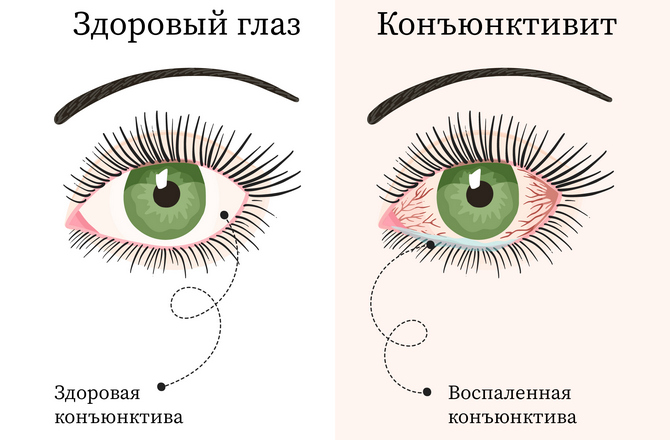
Наиболее распространенной причиной появления красных глаз является конъюнктивит.
Причины конъюнктивита могут быть:
- инфекционными (например, вирусные, бактериальные, хламидийные);
- неинфекционными (например, аллергия, раздражители).
Другие распространенные причины появления красных глаз и гнойных выделений:
- блефарит,
- истирание роговицы,
- инородное тело,
- субконъюнктивальное кровоизлияние,
- кератит,
- ирит,
- глаукома, химический ожог,
- склерит.
Нужно обратиться к доктору. Врач задаст вопросы об одностороннем или двустороннем поражении глаз, длительности симптомов, типе и количестве выделений, зрительных изменениях, выраженности боли, фотофобии, предыдущих методах лечения, наличии аллергии или системного заболевания, носит ли человек контактные линзы. Затем проведет осмотр глаз. Далее рассмотрим различные заболевания, которые приводят к красному глазу.
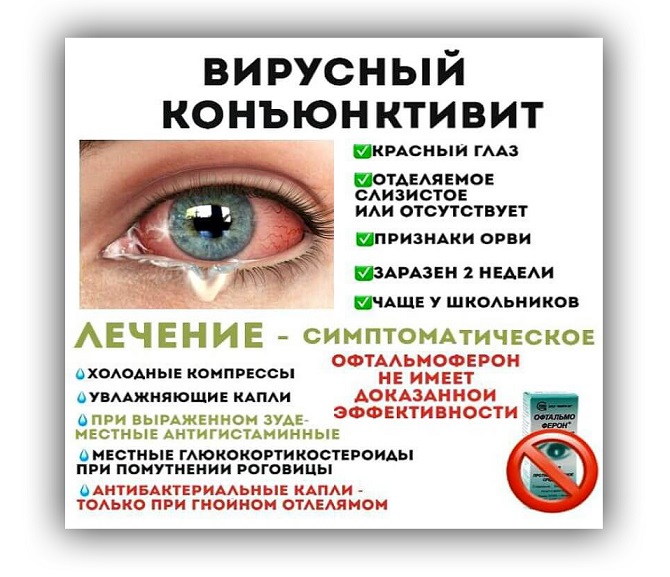
Вирусный конъюнктивит
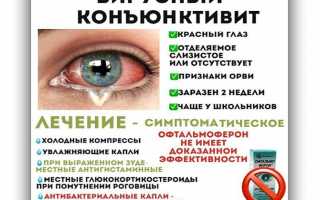
Вирусный конъюнктивит, как правило, очень заразен. Особенно вызванный аденовирусом. Конъюнктивит, возникший из-за заражения другими вирусами (например, вирусом простого герпеса), имеет меньшую вероятность распространения. Вирусный конъюнктивит обычно появляется через прямой контакт с загрязненными пальцами, медицинскими инструментами, водой в бассейне или предметами личного пользования. Заразиться можно от человека с инфекцией верхних дыхательных путей через кашель.
Клиническая картина вирусного конъюнктивита обычно умеренная со спонтанной ремиссией через 1-2 недели. Лечение является поддерживающим и может включать холодные компрессы, противоотечные средства для глаз и искусственные слезы. Антибиотики обычно не назначаются, потому что вторичные бактериальные инфекции, как правило, не присоединяются.
Чтобы предотвратить заражение вирусным конъюнктивитом, следует часто мыть руки и не делиться личными вещами. Если профессия связана с обработкой пищи и контактами с людьми, то следует прекратить деятельность до полного исчезновения выделений из глаз. Обычно применяют кортикостероидные мази. Самостоятельно лучше не лечиться, а обратиться к окулисту.
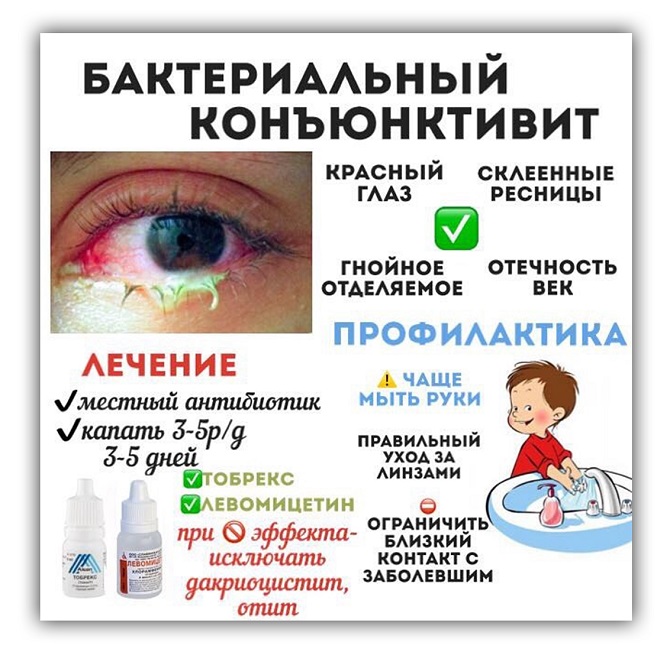
Бактериальный конъюнктивит
Бактериальный конъюнктивит очень заразен и чаще всего распространяется через прямой контакт с загрязненными пальцами.
По длительности и тяжести признаков и симптомов бактериальный конъюнктивит классифицируется на:
- молниеносный;
- острый;
- хронический.
Молниеносный бактериальный конъюнктивит зачастую вызывается гонорейной иерсинией у сексуально активных взрослых. Для инфекции характерно внезапное начало и быстрое прогрессирование, что приводит к перфорации роговицы. При этом отмечается обильное гнойное отделяемое, боль и снижение зрения. Нужно срочно обратиться к окулисту и незамедлительно начать лечение.
Острый бактериальный конъюнктивит является наиболее распространенной формой бактериального конъюнктивита. Признаки и симптомы сохраняются менее 3-4 недель. Инфекция Staphylococcus aureus часто вызывает острый бактериальный конъюнктивит у взрослых. Возбудители Streptococcus pneumoniae и Haemophilus influenzae встречаются наиболее часто у детей.
Хронический бактериальный конъюнктивит характеризуется признаками и симптомами, которые сохраняются в течение не менее 4 недель с частыми рецидивами. Пациенты с хроническим бактериальным конъюнктивитом должны лечиться у офтальмолога.
Лабораторные тесты для выявления бактерий и чувствительности к антибиотикам проводятся только у пациентов с тяжелыми случаями. Также определение возбудителя и чувствительности к антибиотикам рекомендуется пациентам с нарушениями иммунитета, людям, носящим контактные линзы, новорожденным. Также посев с антибиотикограммой нужен тогда, когда первоначальное лечение не удается.
Как правило, местные антибиотики назначают для лечения острого инфекционного конъюнктивита из-за сложности дифференциальной диагностики между бактериальным и вирусным конъюнктивитом.
Наиболее часто применяют следующие антибиотики:
- Азитромицин 1% («Азазит»): 1 капля 2 раза в день (с интервалом от 8 до 12 часов) в течение 2 дней, затем 1 капля в день в течение 5 дней.
- Безифлоксацин 0,6% («Безиванс») : 1 капля 3 раза в день в течение 1 недели.
- Ципрофлоксацин 0,3% («Силоксан»): 1 или 2 капли 4 раза в день в течение 1 недели. В виде мази: размером с горошину наносится в конъюнктивальный мешок 3 раза в день в течение 1 недели.
- Эритромицин 0,5%. Мазь наносится 4 раза в день в течение 1 недели.
- Гатифлоксацин 0,3% («Зимар») или Моксифлоксацин 0,5% («Вигамокс»): 1 капля 3 раза в день в течение 1 недели.
- Гентамицин 0,3% («Гентак»): от 1 до 2 капель 4 раза в день в течение 1 недели. Мазь наносится 4 раза в день в течение 1 недели.
- Левофлоксацин 1,5% («Иквикс») или 0,5% («Квиксин»): 1 или 2 капли 4 раза в день в течение 1 недели.
- Офлоксацин 0,3% («Окуфлокс»): 1 или 2 капли 4 раза в день в течение 1 недели.
- Сульфацетамид 10% («Блеф-10»): 1 или 2 капли каждые 2-3 часа в течение 1 недели. Мазь наносят на нижний конъюнктивальный мешок 4 раза в день и перед сном в течение недели.
- Тобрамицин 0,3% («Тобрекс») : от 1 до 2 капель 4 раза в день в течение 1 недели. Мазь наносится в конъюнктивальный мешок 3 раза в день в течение 1 недели.
- Триметоприм, полимиксин B («Политрим»): 1 или 2 капли 4 раза в день в течение 1 недели.
Преимущества лечения антибиотиками включают более быстрое выздоровление, раннее возвращение на работу или в школу, предотвращение дальнейших осложнений.
Хламидийный конъюнктивит
Хламидийный конъюнктивит выявляют у сексуально активных пациентов, которые имеют типичные признаки и симптомы в виде красного глаза и гнойных выделений, но не реагируют на стандартное антибактериальное лечение. У пациентов с хламидийной инфекцией также может быть хронический фолликулярный конъюнктивит. Можно сделать соскоб конъюнктивы с последующим анализом ПЦР, но обычно этого не требуется.
Лечение включает местную терапию глазной мазью с «Эритромицин» и пероральную терапию «Азитромицин» («Зитромаксом») однократным приемом 1 г. Также вылечиться можно «Доксициклин» по 100 мг 2 раза в день в течение 14 дней. Это схему применяют для устранения инфекции половых органов. Половые партнеры пациента также должны проходить лечение.
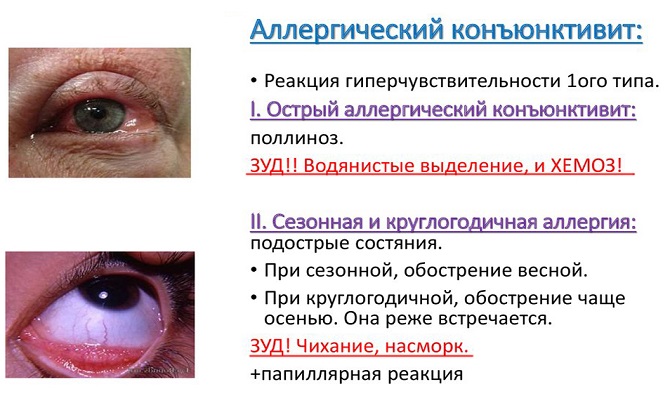
Аллергический конъюнктивит
Аллергический конъюнктивит часто ассоциируется с атопическими заболеваниями, такими как аллергический ринит (наиболее распространенный), экзема и астма. Глаза вовлекаются в аллергическую реакцию примерно у 25% населения. Типичным проявлением является зуд в глазах. Сезонный аллергический конъюнктивит является наиболее распространенной формой. Появление симптомов связано с сезонными аллергенами, например, цветением растений. Затяжной аллергический конъюнктивит беспокоит в течение всего года. Рекомендовано избегание воздействия аллергенов и использование искусственных слез. Также антигистаминные и вазоконстрикторы показаны для лечения аллергического конъюнктивита.
Рекомендованы следующие препараты:
- Антагонисты гистаминовых H1- рецепторов. Азеластин 0,05% («Оптивар») – 1 капля 2 раза в день. Эмедастин 0,05% («Эмадин») – 1 капля 4 раза в день.
- Стабилизаторы тучных клеток. Кромолин натрия 4% («Кролом»). 1 или 2 капли каждые 4-6 часов.
- Лодоксамид 0,1% («Аломид»). 1 или 2 капли 4 раза в день. Недокромил 2% («Алокрил»). 1 или 2 капли 2 раза в день.
- Стабилизаторы тучных клеток и антагонисты H1-рецепторов. Кетотифен 0,025% («Задитор»). 1 капля каждые 8 до 12 часов. Олопатадин 0,1% («Патанол»). 1 капля 2 раза в день.
- Нестероидные противовоспалительные препараты. Кеторолак 0,5% («Акулар»). 1 капля 4 раза в день.
- Вазоконстриктор и антигистаминный препарат. «Нафазолин», «Фенирамин» – 1 или 2 капли до 4 раз в день.
Наиболее эффективным вариантом является местный антагонист Н1-рецепторов гистамина 2 поколения.
Синдром сухого глаза
Сухость глаз (кератоконъюнктивит) является распространенным заболеванием, вызванным снижением образования слез или плохим качеством слезного секрета. Возникает в связи с увеличением возраста, наличием женского пола, приемом лекарств (например, антихолинергических средств) и некоторыми заболеваниями. Диагноз ставится доктором на основе клинической картины и диагностических тестов.
Осмолярность слезы – лучший диагностический показатель для сухого глаза. Общая точность диагностики увеличивается, когда осмолярность слезы сочетается с оценкой скорости оборота слезы и испарения. У некоторых пациентов с сухостью глаз при осмотре может возникнуть дискомфорт глаза без нарушения слезной пленки. У таких людей лечение сухости глаз может быть начато на основе признаков и симптомов. Если подозревается синдром Шегрена, следует провести тестирование на аутоантитела.
Лечение включает частое нанесение искусственных слез в течение дня и вечернее нанесение смазывающих веществ, которые снижают скорость испарения слезы. Использование увлажнителей и хорошо подходящих очков с боковыми щитками также может снизить потери слезы. Если искусственные слезы вызывают зуд или раздражение, можно перейти на форму без консервантов или альтернативный препарат.
Когда воспаление является основным фактором при сухости глаз, офтальмологические капли «Циклоспорин» помогут увеличить производство слезы. Прием «Циклоспорин» может продолжаться несколько месяцев, пока будет видимое улучшение. Системные омега-3 жирные кислоты также полезны. Показано, что местные кортикостероиды эффективны при лечении воспаления, связанного с сухостью глаз. Целью лечения является предотвращение рубцевания и перфорации роговицы. Нужна помощь офтальмолога, чтобы назначить курс местных стероидов или провести хирургическое вмешательство.
Блефарит
Блефарит является хроническим воспалительным состоянием краев век и диагностируется на основании симптомов и осмотра. Доктор осматривает пациентов на предмет себорейного дерматита кожного покрова или лица, покраснения и припухлости на носу или щеках (розацеа). Терапия включает в себя гигиену век (очищение мягким мылом, разбавленным детским шампунем или раствором очищения глаз). Рекомендован легкий массаж век и теплые компрессы. Данные процедуры стоит делать регулярно.
Глазная мазь с эритромицином или бацитрацином, наносимая на веки, может применяться у пациентов, которым недостаточно проводимых гигиенических процедур. Глазные капли азитромицина также можно использовать при лечении блефарита. В тяжелых случаях может оказаться полезным длительное применение пероральных антибиотиков (доксициклина или тетрациклина). Стероиды могут быть назначены в тяжелых случаях.
Абразия роговицы
Абразия роговицы диагностируется на основании клинической картины и осмотра глаз. При необходимости можно использовать быстродействующие местные анестетики для облегчения осмотра глаз. Также доктор проводит осмотр под лампой Вуда. Врач находит инфекцию или ссадины. Инфекция с поражением роговицы требует начала терапии у офтальмолога в течение 1-2 дней. У пациентов с истиранием роговицы может быть инородное тело под верхним веком.
Лечение включает:
- поддерживающий уход;
- циклоплегические средства: атропин, циклопентолат (циклогил), гематропин, скополамин и тропикамид;
- контроль боли: местные нестероидные противовоспалительные препараты (НПВП) или пероральные анальгетики.
Необходимость применения антибиотиков для ссадин без осложнений не была доказана. Аминогликозидов следует избегать, поскольку они токсичны для эпителия роговицы. Все стероидные препараты противопоказаны пациентам с истиранием роговицы.
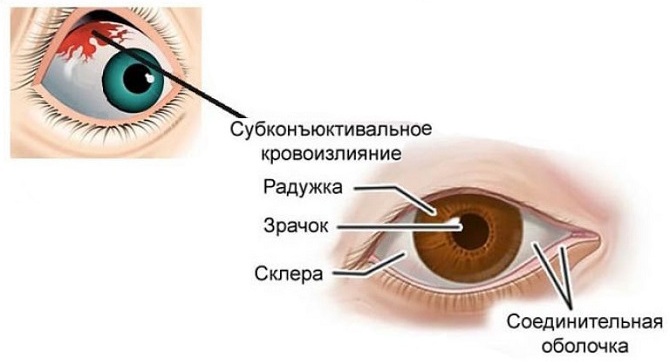
Субконъюнктивальное кровоизлияние
Субконъюнктивальное кровоизлияние диагностируется клинически. Оно не представляет опасности. Кровь рассасывается в течение нескольких недель и особого лечения не требуется. Теплые компрессы и офтальмологические смазывающие вещества, например, гидроксипропилцеллюлоза, метилцеллюлоза, искусственные слезы могут облегчить симптомы.
Субконъюнктивальное кровоизлияние
Доктор проводит проверку на наличие поражения роговицы или проникающего повреждения. Тогда нужна срочная госпитализация в офтальмологиеческое отделение. Периодические кровоизлияния могут потребовать обследования при нарушениях свертываемости крови. Если пациент принимает «Варфарин», следует проверить МНО крови. Для укрепления сосудистой стенки назначают «Аскорутин». Для быстрейшего рассасывания крови рекомендован «Эмоксипин».
Эписклерит
Эписклерит – это локализованная область воспаления с участием поверхностных слоев склеры. Длится до 3 недель и диагностируется доктором на основании жалоб и осмотра. Повторные эписклериты бывают при сопутствующих системных заболеваниях, таких как ревматоидный артрит.
Лечение включает поддерживающий уход и использование искусственных слез. Нестероидные противовоспалительные препараты обычно не назначаются. Стероиды могут быть назначены в тяжелых случаях. Если эписклерит повторяется, симптомы нарастают, то следует пройти тщательное обследование у окулиста.
Красный глаз и гнойные выделения являются основными признаками воспаления. Состояние обычно является доброкачественным и может быть пролечено участковым терапевтом или семейным доктором. Если сильная боль не облегчается местными анестетиками, нарастает потеря зрения, гнойные выделения становятся обильными, то следует обратиться к офтальмологу для уточнения диагноза и коррекции лечения.
Частые вопросы
Каковы причины появления красных глаз и гнойных выделений?
Красные глаза и гнойные выделения могут быть вызваны различными причинами, такими как конъюнктивит, аллергическая реакция, инфекция или даже травма глаза.
Какие симптомы сопровождают красные глаза и гнойные выделения?
Симптомы могут включать в себя покраснение глаз, зуд, отечность век, чувство дискомфорта, чувство песка в глазах, а также гнойные выделения из глаз.
Когда следует обратиться к врачу при красных глазах и гнойных выделениях?
Если у вас появились красные глаза и гнойные выделения, особенно если сопровождаются острой болью, сильным зудом или ухудшением зрения, важно немедленно обратиться к врачу для диагностики и лечения.
Полезные советы
СОВЕТ №1
Избегайте длительного использования компьютера, смартфона или планшета, так как это может вызвать перенапряжение глаз и привести к красным глазам и гнойным выделениям.
СОВЕТ №2
Соблюдайте гигиенические правила при использовании контактных линз, так как неправильное уход за ними может привести к раздражению глаз и появлению гнойных выделений.
СОВЕТ №3
Посетите офтальмолога для профессиональной консультации и диагностики, так как красные глаза и гнойные выделения могут быть признаком серьезных заболеваний глаз.