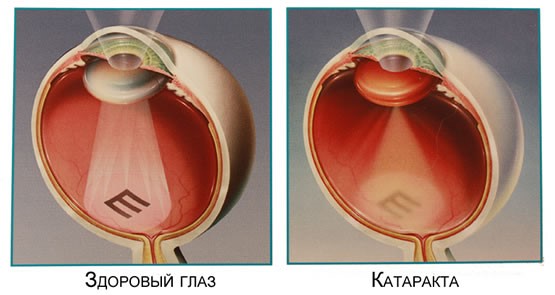
Вторичная катаракта характеризуется помутнением и уплотнением задней капсулы хрусталика в глазном яблоке. Это приводит к быстрой потере зрительной функциональности глаза. При первичной операции во время удаления катаракты врачи обычно стараются сохранить саму капсулу, внедряя внутрь новое тело хрусталика. Поэтому катаракта проявляется уже не на хрусталике, а именно на уцелевшей капсуле.
Развитие вторичного катарактального очага – одно из самых распространенных осложнений операции при устранении самой же катаракты. Впервые это явление было официально задокументировано в середине XX века. Рецидив отмечается в среднем у 30% прооперированных в ходе пяти лет после проведения инвазивных процедур. Чаще всего вторичное помутнение наблюдается в детском возрасте, реже – у стариков и людей старше 30.
Вторичная катаракта после замены хрусталика: лечение
Десятилетия назад эта патология лечилась только путем повторного хирургического удаления, но в современных условиях офтальмологические клиники все чаще отдают предпочтение лазерной методике. Этот способ малотравматичен и высокоэффективен. Называется «лазерная дисцизия» на задней капсуле. Больной не госпитализируется в стационар, а операция длится несколько минут и делается под локальным наркозом. С помощью лазерного луча доктор удалит помутневший очаг с задней капсулы и таким образом восстановит утраченные зрительные функции.
Почему возникает подобное осложнение
Не существует методик, позволяющих с точностью определить причины этой патологии и того, что один глаз всегда поражен более, чем другой. Но само помутнение – это ничто иное, как разросшийся эпителий в области задней стенки хрусталика. Из-за этого процесса утрачивается его прозрачность и страдает зрение. Иногда катарактой оканчиваются оперативные вмешательства, проведенные непрофессионально.
Стадии помутнения зрачка при катаракте
Однако доподлинно известно, что первичное помутнение хрусталика представляет собой естественный процесс, развивающийся у пациента просто из-за возраста. Реже катаракта бывает врожденного типа. Что способствует возникновению катаракты:
- Возрастные границы.
- Наследственность.
- Повреждения глаз механического типа.
- Воспалительные процессы внутри глаз.
- Некоторые офтальмологические болезни, например, глаукома.
- Нарушение обмена веществ.
- Долгое лечение определенными лекарствами.
- Облучение радиацией, СВЧ или ультрафиолетовыми лучами.
- Токсические отравления.
- Пагубные привычки.
Если оперативное лечение, в ходе которого были устранены признаки патологии и заменен хрусталик, оказалось неэффективным, то его последствием станет измененное состояние задней капсулы. Оно бывает двух видов:
| Первичные изменения | Поздние изменения |
|---|---|
| Вызывают замутненность практически сразу после операции, при этом самостоятельно проходят через несколько дней | Развиваются через несколько месяцев и представляют собой клеточную дегенерацию в капсульном мешке |
Даже повышение остроты зрения, которое наблюдается у многих прооперированных, не может служить достаточной гарантией отсутствия рецидива катаракты. Необходимо обращать внимание на реакцию глаза при ярком свете и на способность видеть предметы в условиях плохого освещения.
Здоровый глаз и глаз при катаракте
Симптоматика вторичной катаракты
Какие признаки обычно выявляют при такой патологии:
- Люди, страдающие от вторичной катаракты, чувствуют резкое ухудшение зрения.
- Снижается его острота и появляется некая затуманенность картинки.
- Появляется монокулярная диплопия, когда поврежденный глаз видит все объекты сдвоенными.
- Изменяется восприятие цветов и оттенков.
- Развивается светобоязнь.
- Появляется близорукость, а предметы начинают двоиться.
Чем центральнее на хрусталике расположился мутнеющий очаг, тем хуже видит больной. Вторичная катаракта появляется как на обоих глазах сразу, так и только на одном. Болезнь развивается достаточно долго, при этом человек не всегда испытывает характерные повреждению боли. Внешне недуг никак себя не проявляет и не опасен для самого глаза, но только до того момента, пока он не затягивается полностью белесой пленкой.
Зрение здорового глаза и глаза при катаракте
Диагностика вторичной катаракты
Специалист сможет предположить изменение прозрачности в задней капсуле в ходе привычного офтальмологического осмотра с помощью щелевой лампы. Пелена хорошо видна на расширенных зрачках, после введения стимуляторов. В восстановительном периоде необходимо определить насколько изменилась ретинальная острота зрения. Эти данные потом используют для прогнозирования улучшения в послеоперационном периоде.
Наряду со вторичной катарактой может развиться отечность макулярной зоны сетчатки. Это часто бывает после операций в области переднего сегмента глаза. Макулярная отечность чаще возникает как следствие классической катаральной экстракции экстракапсулярного типа, чем после факоэмульсификации. Обычно отек проявляет себя с 4 по 12 неделю после оперативного вмешательства.
Диагностика вторичной катаракты с помощью щелевой лампы
Риск отечности существенно повышен если в анамнезе пациента были травмы глаза, а также у тех, кто страдает от глаукомы и сахарного диабета любого типа.
Лазерная и хирургическая методики устранения вторичной катаракты
Возникновение катарактального очага способно сильно осложнить жизнь человека, такое состояние нуждается в неотложном оперативном лечении. В некоторых клиниках все еще практикуют хирургические операции, но все чаще пациенты желают оперироваться посредством лазерных технологий. При рассматриваемом подходе к терапии такого типа катаракты, луч лазера прожигает отверстие в задней части капсулы хрусталика, через него удаляется помутнение. Обычно применяются лазеры YAG типа. И в современной офтальмологии именно этот оперативный метод считается наиболее приемлемым и доступным. В ходе процедуры пациент совершенно не чувствует боли.
Во время операции пациент должен пройти несколько этапов:
- Зрачок расширяют медикаментозно с помощью специальных капель.
- Затем производится череда лазерных импульсов, которые исходят от специального аппарата в руках хирурга-офтальмолога. В полости помутневшей капсулы формируют прозрачную область.
- После операции нужно применять противовоспалительные капли, и это является последним этапом полноценного выздоровления.
Лечение катаракты
Хирургический подход имеет определенные недостатки, например, риск травмы хрусталика. Иногда в послеоперационном периоде может повыситься давление внутри глаза, однако со временем оно приходит в норму. Устранение контрактур рекомендовано проводить на зрелой стадии течения болезни. Но зрелость не всегда может выступать как определяющий фактор. В половине случаев предпосылкой для операции служит утрата функциональности зрения.
Катаракта может зреть медленно, но зрение при этом ухудшается непропорционально быстро. В случае если вызревший катарактальный очаг поразил только один глаз, а зрение на втором абсолютно не пострадало, то лазерное удаление нужно перенести на более поздний срок. Так как после коррекции одного глаза появится существенная разница в рефракционном значении, и это значительно осложнит коррекционные мероприятия. К тому же пациент более не сможет носить очки.
После устранения вторичной катаракты необходимо медикаментозное лечение
После устранения вторичной катаракты необходимо стабилизировать обмен веществ в хрусталике, а это представляет определенные сложности. В целях медикаментозной профилактики осложнений применяются капли для глаз, в состав которых входят магниевый и калийные соли. Начальную стадию вторичной катаракты лечат и классическим терапевтическим способом, с помощью комплексных гормональных препаратов и витаминов, иногда включая в лекарственную схему препараты на растительной основе.
Видео — Вторичная катаракта после замены хрусталика
Могут ли возникнуть послеоперационные осложнения
Осложнений при этой операции практически не бывает, они проявляют себя только в 2% случаев от общего количества прооперированных.
Как и любое инвазивное вмешательство, лазерное удаление помутнений может повлечь за собой некоторые нежелательные последствия:
- иногда после операции пациент начинает видеть черные точки, которые появляются при попытке тщательно рассмотреть любой предмет из окружающей обстановки. Это значит – проводя процедуру врач повредил линзу. На качестве зрения этот дефект никак не сказывается, но все же доставляет человеку определенный дискомфорт;
- более опасное осложнение – отек сетчатки кистевидного типа. Чтобы этого не случилось, удалять повторную катаракту можно только через шесть месяцев после предыдущей операции;
- в качестве профилактики и предупреждения возможных последствий врачи рекомендуют постоянно использовать капли с противокатаральным эффектом.
Для профилактики вторичной катаракты пациенту назначаются антикатаральные препараты, которые нужно капать в глаза. Ни в коем случае нельзя назначать себе подобные лекарства самостоятельно, определить их состав и дозировку под силу только специалисту. К печальным последствиям могут привести и попытки воспользоваться советами народных целителей. Задержка во времени может грозить человеку полной утратой способности видеть одним или двумя глазами.
После оперативного вмешательства человеку запрещено спать, повернувшись на сторону прооперированного глаза на протяжении месяца-двух. Нужно предотвращать возможность попадания в глаза воды, не носить тяжести, постоянно носить солнцезащитные очки. После оперативного удаления катаракты человек никогда более не получит права сесть за руль автомобиля.
Частые вопросы
Каковы основные методы лечения вторичной катаракты после замены хрусталика?
Основные методы лечения вторичной катаракты после замены хрусталика включают в себя YAG-лазерную капсулотомию и хирургическое удаление мутной капсулы.
Каковы возможные осложнения при лечении вторичной катаракты после замены хрусталика?
Возможные осложнения при лечении вторичной катаракты после замены хрусталика могут включать в себя повреждение сетчатки, повышенное внутриглазное давление и инфекцию.
Полезные советы
СОВЕТ №1
После замены хрусталика важно регулярно посещать офтальмолога для профилактических осмотров и своевременного выявления возможной вторичной катаракты.
СОВЕТ №2
В случае обнаружения вторичной катаракты, следует обсудить с врачом возможные методы лечения, включая хирургическое вмешательство, лазерную коррекцию или другие современные методики.
СОВЕТ №3
Помимо медицинского лечения, важно следить за общим состоянием здоровья, ведя здоровый образ жизни, употребляя питание, богатое антиоксидантами, и избегая вредных привычек.